Makulasprechstunde | Netzhauterkrankungen
Risikofaktoren – Ursachen und Verlauf – BehandlungMakula
Was ist die Makula?
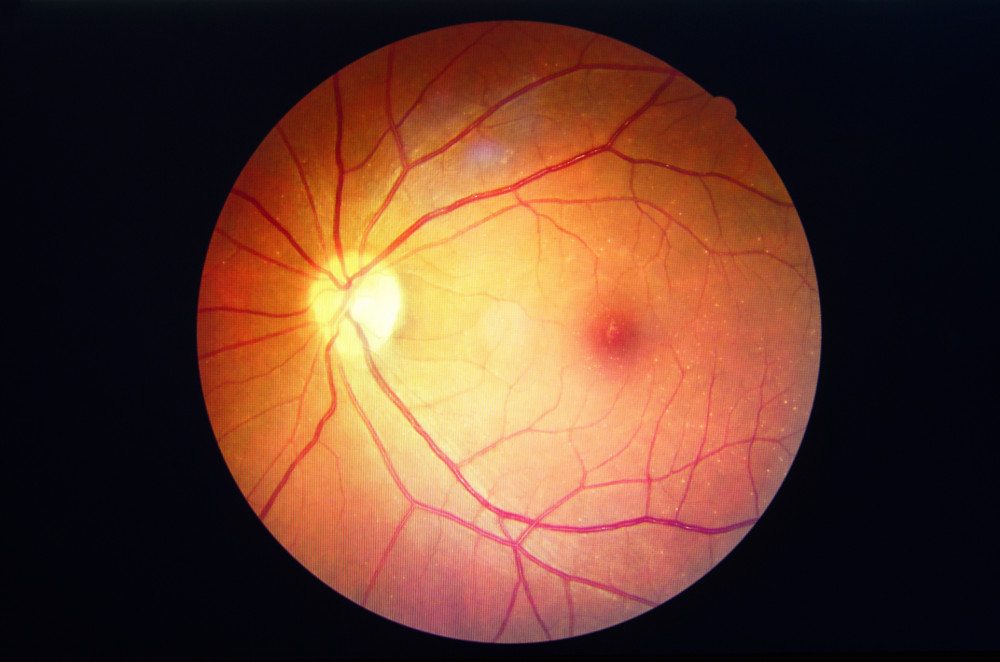
Die Makula (auch „gelber Fleck“) ist die medizinische Bezeichnung für die Netzhautmitte, die Stelle des schärfsten Sehens. Auf der Makula wird immer das abgebildet, was wir gerade direkt „ins Auge fassen“, also fixieren. Wie der Name „gelber Fleck“ schon sagt, ist die Makula im Normalzustand eine leicht gelbliche Struktur am hinteren Netzhautpol.
Bei der Entwicklung einer Makuladegeneration kommt es zu erheblichen Veränderungen des gelben Fleckes. Es entwickeln sich Drusen und undichte Netzhautstellen.
Die Erkrankung „altersabhängige Makuladegeneration“ (AMD; Degeneration = Abbau, Zurückbildung) ist, wie der Name schon sagt, ebenfalls eine Erscheinung, die in der Regel erst mit zunehmendem Alter, jenseits des 60. Lebensjahres auftritt. Bei der altersabhängigen Makuladegeneration wird die Netzhaut an der Stelle des schärfsten Sehens – der Makula – durch krankhafte Veränderungen zerstört.
Typisch ist, dass am Anfang der Erkrankung oft erst ein Auge betroffen ist und keine bzw. nur geringe Sehstörungen auftreten. Da die Krankheit auch keinen Schmerz verursacht, gibt es zunächst keine Warnzeichen. Durch diesen schleichenden, fast unmerklichen Beginn der Erkrankung gehen die meisten der betroffenen Patienten leider häufig erst dann zum Augenarzt, wenn eine erhebliche Einbuße der Sehkraft bemerkt wird. Es ist daher sehr wichtig, dass Sie regelmäßig beim Augenarzt die Augen einzeln untersuchen lassen.
Risikofaktoren
Es gibt verschiedene Faktoren, die das Risiko erhöhen, an einer AMD zu erkranken:
Die häufigste Ursache für massive Einschränkungen des Sehvermögens bei Menschen, die älter als 60 Jahre sind, ist die AMD. Somit stellt das zunehmende Alter einen der wichtigsten Risikofaktoren dar, an einer AMD zu erkranken.
Rauchen fördert nicht nur die Entstehung verschiedener Herz-Kreislauf-Erkrankungen, sondern spielt auch bei der AMD eine gewichtige Rolle. Wer mehr als 25 Zigaretten pro Tag raucht, hat ein doppelt so hohes Risiko, an einer AMD zu erkranken, wie ein Nichtraucher.
Genetische Vorbelastung
Untersuchungen haben ergeben, dass ein gewisses Risiko besteht, an einer AMD zu erkranken, wenn einer der beiden Elternteile ebenfalls betroffen war. Auch scheinen Frauen mehr gefährdet zu sein als Männer.
Sonneneinstrahlung
Zu viel Sonnengenuss wirkt sich schädigend auf das Augenlicht aus. Intensive Sonnenbestrahlung scheint die Entstehung einer AMD zu fördern. Hiervor kann das regelmäßige Tragen einer Sonnenbrille schützen.
Ursachen und Verlauf
Neue wissenschaftliche Ergebnisse belegen, dass die Umwandlung von Lichtreizen in den Sinneszellen ein photochemischer Prozess ist, dessen Abfallprodukte vom Auge entsorgt werden müssen. Es hat den Anschein, als würde das Auge im höheren Lebensalter damit nicht mehr fertig. Dafür, dass das Licht ein wichtiger Faktor für das Entstehen einer altersbedingten Makuladegeneration ist, spricht die Tatsache, dass Menschen mit hellen Augen häufiger an dieser Makuladegeneration erkranken als Menschen mit dichter pigmentierten Augen.
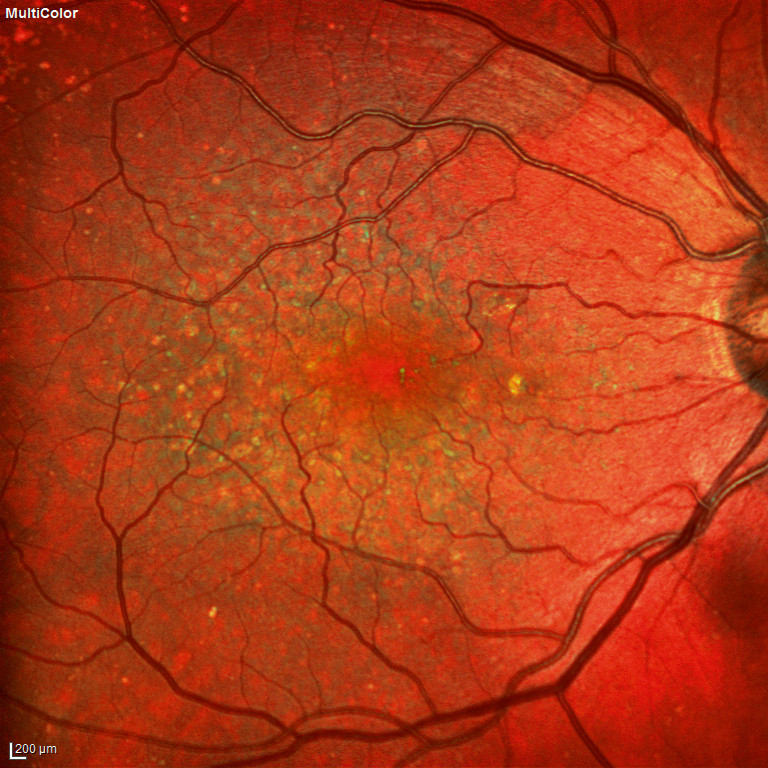
Die altersbedingte Makuladegeneration verursacht keine Schmerzen. Die ersten Anzeichen machen sich meist beim Lesen bemerkbar. Mitten im Schriftbild, dort, wo der Patient gerade hinschaut, ist ein verschwommener Fleck. Anfangs fehlen nur wenige Buchstaben, doch mit der Zeit wird dieser Fleck größer.
Im späteren Stadium der Krankheit kann der Patient auch Gesichtszüge nicht mehr erkennen. Was aber in den meisten Fällen erhalten bleibt, ist das Sehen von schemenhaften Umrissen und Kontrasten, das heißt, der Patient wird nicht blind. Die altersbedingte Makuladegeneration hat zwei unterschiedliche Verlaufsformen. Die weitaus häufigere Form ist die „trockene“ altersbedingte Makuladegeneration mit ganz allmählicher Sehverschlechterung. Gelegentlich tritt auch über längere Zeit ein Stillstand ein, so dass manche Patienten mit optischen oder elektronischen Hilfsmitteln noch bis ins hohe Alter lesen können. Wirksame Medikamente oder eine andere Behandlungsmethode gibt es trotz weltweiter intensiver Forschung zurzeit leider nicht.
Bei der feuchten Verlaufsform führt die flüssigkeitsbedingte Schwellung der Netzhaut zu einer Verzerrung des auf der Netzhaut entworfenen Bildes, so dass für den Patienten als erstes Anzeichen verbogene Linien gerader Objekte, wie z. B. des Fensterrahmens, erscheinen. Da aber diese Schwellungszeichen von den Patienten nicht immer rechtzeitig bemerkt werden und die Krankheit deshalb rapide fortschreiten kann, ist eine ständige Beobachtung der Patienten durch den Augenarzt unerlässlich. Die Schwellung der Netzhaut wird durch Blutgefäße verursacht, die krankhafterweise aus der Aderhaut in die Netzhaut einwachsen und dort die Sinneszellen zerstören. Aus einer trockenen altersbedingten Makuladegeneration kann sich jederzeit die feuchte Verlaufsform entwickeln. Darum ist die ständige Beobachtung durch den Augenarzt unerlässlich.
Ursache der feuchten Makuladegeneration
Nach dem heutigen Kenntnisstand kann angenommen werden, dass die Netzhaut durch die erwähnten Ablagerungen und andere noch unbekannte Faktoren immer weniger Nahrung und Schutzstoffe sowie Sauerstoff erhält.
Diesen Mangel möchte das Auge mit neu gebildeten Blutgefäßen besonders an der Stelle ausgleichen, an der am schärfsten gesehen wird, der Makula. Bei der feuchten AMD schießt dieser Mechanismus über das eigentliche Ziel hinaus. Die neuen Gefäße wachsen unkontrolliert, durchbrechen die unter der Netzhaut liegende Schutz- und Pigmentschicht und wuchern in die Netzhaut hinein. Dadurch können auch Teile der Netzhaut angehoben werden. Die neuen Gefäße sind nicht vollständig ausgereift, so dass sie an einigen Stellen durchlässig werden können. Hierdurch kann es zum Austritt von Blut und Flüssigkeit in die Netzhaut kommen (daher der Ausdruck feuchte AMD). Diese Flüssigkeit stammt zum Teil von den Blutgefäßen, die durch ihr abnormes Wachstum zunehmend durchlässiger werden.
Durch die Gefäßwucherungen und Flüssigkeitsansammlungen wird die Makula allmählich von der Versorgung abgetrennt, mit der Folge, dass das Gewebe an dieser Stelle untergeht.
Für das entgleiste Wachstum werden körpereigene Wachstumsfaktoren verantwortlich gemacht, die normalerweise gefäßerhaltend wirken oder die Neubildung von Gefäßen – z. B. bei einer Verletzung – anregen sollen. Diese Wachstumsfaktoren, die als vaskuläre endotheliale Wachstumsfaktoren (VEGF) bezeichnet werden, stellt das Auge selbst her. Es gibt verschiedene Arten dieser Wachstumsfaktoren, wobei die Unterform VEGF 165 am Krankheitsgeschehen der feuchten AMD maßgeblich beteiligt ist. Bei der feuchten AMD wird offenbar zu viel von diesem VEGF 165 produziert, so dass das Wachstum der Gefäße außer Kontrolle gerät.
Behandlung von Makula
Eine kausale Behandlung erfolgt mit den VEGF-Hemmern
In ausführlichen Forschungsarbeiten der vergangenen zehn Jahre wurde der vasoendotheliale Wachstumsfaktor (VEGF) als wichtigste Ursache für die Angiogenese und choroidale Neovaskularisation (CNV) identifiziert. Die Behandlung der feuchten AMD hat sich dadurch dramatisch verändert. Man versucht nicht mehr, die übermäßige Vaskularisation mit Lasern oder einer photodynamischen Therapie (PDT) zu zerstören, sondern die Wirkung von VEGF zu blockieren. Als erstes wirksames Präparat, das über eine Zulassung verfügte, wird Lucentis (Ranibizumab) angesehen. Weitere Anti-VEGF-Substanzen sind Avastin (Bevacizumab), Eylea (Aflibercept) und Beovu (Brolucizumab). Somit ist es erstmals möglich, mit diesen effektiven Mitteln eine Therapie durchzuführen, um den Krankheitsprozess aufzuhalten.
Welche Hilfsmittel können das Sehen verbessern?
Mit einer „stärkeren“ Brille lässt sich höchstens im frühen Stadium der altersbedingten Makuladegeneration eine geringe Sehverbesserung erreichen. Es gibt aber spezielle Sehhilfen, die eine Vergrößerung des Bildes auf der Netzhaut bewirken. Da die Makula Millionen von Sinneszellen enthält und die Krankheit langsam fortschreitet, können noch über lange Zeit intakte Inseln bleiben. Solange es genügend sind, um z. B. eine vergrößerte Schriftzeile zusammenhängend zu erkennen, können optische oder elektronische Hilfsmittel dem Patienten das Lesen ermöglichen.
Allerdings muss er sehr viel Geduld aufbringen und den festen Willen haben, die anfangs erheblichen Schwierigkeiten zu überwinden. Je stärker diese Sehhilfen das Bild vergrößern, desto mehr engen sie das Gesichtsfeld ein. Doch wer immer gern gelesen hat, wird diese anstrengende Eingewöhnungszeit in Kauf nehmen und sich einen wichtigen Teil seiner Unabhängigkeit und Lebensqualität erhalten. Auch zum besseren Erkennen entfernter Objekte stehen für sehbehinderte Patienten Hilfsmittel zur Verfügung – z. B. um das Geschehen auf dem Bildschirm verfolgen zu können.
Trotz der technischen Fortschritte auf dem Gebiet der vergrößernden Sehhilfen kommt längst nicht jeder Patient mit dem System zurecht, das theoretisch für ihn geeignet ist. Es genügt nicht, den Grad der Vergrößerung zu ermitteln, der im Moment günstig erscheint. Das Stadium und der weitere Verlauf der Krankheit sind ebenso entscheidend wie das Allgemeinbefinden des Patienten, seine Belastbarkeit, seine Motivation und seine Lebensgewohnheiten.
Führt die altersbedingte Makuladegeneration zur Erblindung?
Da die Sinneszellen, die außerhalb der Makula liegen, durch diese Krankheit nicht zerstört werden, bleibt dem Patienten das Orientierungsvermögen erhalten. Selbst im späteren Stadium, wenn die zentrale Sehschärfe restlos verloren ist, kann er Kontraste und Umrisse wahrnehmen. Vor dem Gesetz gilt er dann jedoch als blind und hat Anspruch auf Blindenhilfe.
Kann man der altersbedingten Makuladegeneration selber vorbeugen?
Verschiedene Studien haben einen positiven Effekt von hochdosierten Vitaminpräparaten auf den Verlauf einer trockenen Makuladegeneration dargestellt. Alles, was der allgemeinen Gesundheit dient, kommt auch dem Auge zugute. Vor ständigem direktem Einfall der Sonnenstrahlen sollte man die Augen schützen. Dazu sind jedoch nur Sonnenbrillen mit UV-Schutzgläsern geeignet. Dunkle Gläser allein können mehr Schaden anrichten als nützen. Sie verhindern die natürliche Schutzreaktion der Pupille, die sich bei hellem Licht verengt. Überaus wichtig ist die Selbstbeobachtung, damit eine beginnende Makuladegeneration erkannt werden kann, bevor eine Minderung der Sehschärfe eintritt. Darum sollte jeder spätestens ab dem 55. Lebensjahr an in kurzen und regelmäßigen Abständen einen Test mit dem Amsler-Gitter machen.
Amsler-Test
Er ist ganz einfach: Man fixiert den Punkt in der Mitte des Gitters. Dass dabei zum Rand des Testbildes hin alles unschärfer wirkt, ist normal. Wenn jedoch die Linien krumm und die Quadrate verbogen erscheinen, besteht Grund genug, den Augenarzt sofort aufzusuchen und ihn über die Beobachtung zu informieren. Für den häufig reisenden Patienten besteht die Möglichkeit, diesen so wichtigen Test anhand einer Amsler-Karte in Scheckkartenformat (leicht in der Geldbörse aufzubewahren) ständig zur Hand zu haben. Die Ursachen solcher Sehstörungen können auch anderer Natur sein. Deshalb ist eine Untersuchung des Augenhintergrundes mit dem Außenspiegel unbedingt erforderlich.
Der Test funktioniert folgendermaßen: Decken Sie ein Auge ab und fixieren Sie mit dem anderen den Punkt in der Mitte (normaler Leseabstand, 30–40 cm). Testen Sie anschließend das andere Auge ebenfalls „einäugig“. Es wird also immer ein Auge abgedeckt und eines getestet.
Falls Sie normalerweise eine Lesebrille benutzen, müssen Sie diese auch für den Test aufsetzen!
Falls einer der folgenden Effekte auftritt, sollten Sie nicht zögern, den Augenarzt aufzusuchen. Das gilt auch, wenn Sie Veränderungen beim Betrachten von Kachelfugen oder Fensterkreuzen wahrnehmen:
- Punkt in der Mitte ist nicht zu sehen
- „Löcher“ oder graue Schleier
- dunkle oder verschwommene Stellen
- unterschiedlich große Kästchen
- verbogene oder verzerrte Linien
Hinweis: Der Selbsttest mit dem Amsler-Gitter ergänzt regelmäßige augenärztliche Kontrollen, ersetzt sie aber nicht.
Optische Kohärenztomografie
Die optische Kohärenztomografie (OCT) ist momentan die beste und genaueste Untersuchungsmöglichkeit zur Darstellung der Makula. Mit dieser berührungs- und schmerzfreien Untersuchungsmethode kann die Stelle des schärfsten Sehens in ihrer Dicke und Feinstruktur dargestellt werden. Diese Untersuchung ist unerlässlich zur Diagnose bei Makulaerkrankungen. Die Entwicklung der OCT hat für die Behandlung verschiedener Makulaerkrankungen eine entscheidende Rolle gespielt und überhaupt erst eine Therapie ermöglicht.
Makulateam
Die Durchführung der Intravitrealen Injektionen (IVOM) soll für unsere Patienten so reibungslos und angenehm wie möglich verlaufen. Dies gelingt am besten, wenn unsere Patienten hierfür feste Ansprechpartner haben. Unser Makulateam hilft Ihnen jederzeit gerne bei allen Fragen rund um Ihre Behandlung weiter.

Dr. med. Hans Peter Kutschbach | FEBO
Facharzt für Augenheilkunde

Elisa Wolf
IVOM-Terminvereinbarung und organisatorische Fragen

Andrea Prill
Alle Fragen zu Wechselanträgen und Kostenübernahme | Abrechnung

Regine Koch
Abrechnung und administrative Unterstützung